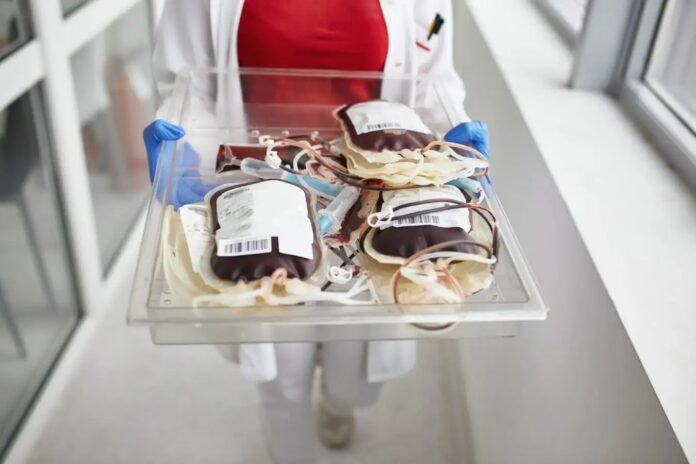
Meningkatnya tren pasien yang meminta transfusi darah khususnya dari donor yang tidak divaksinasi menimbulkan hambatan logistik yang signifikan dan risiko medis yang serius. Temuan terbaru dari Vanderbilt University Medical Center mengungkapkan bahwa permintaan ini, yang dipicu oleh informasi yang salah mengenai vaksin COVID-19, menyebabkan penundaan pengobatan yang dapat menimbulkan konsekuensi yang mengancam jiwa.
Bangkitnya “Sumbangan Terarah”
Para peneliti di Vanderbilt menganalisis data donor darah antara Januari 2024 dan Desember 2025, dan mengidentifikasi 15 kasus di mana pasien atau perawat mereka meminta donasi terarah. Tidak seperti transfusi rutin yang diambil dari bank darah komunitas pada umumnya, donasi terarah melibatkan individu tertentu—seringkali kerabat—yang mendonorkan darahnya untuk satu penerima.
Meskipun donasi terarah diperbolehkan di Amerika Serikat, namun umumnya tidak disarankan oleh para profesional medis karena kerumitannya. Di negara-negara seperti Inggris dan Australia, praktik ini dibatasi hanya pada kasus-kasus luar biasa, seperti pasien dengan golongan darah langka.
Studi tersebut menemukan pola yang konsisten: seluruh 15 permintaan didorong oleh keinginan untuk mendapatkan darah dari donor yang belum menerima vaksin COVID-19.
Risiko Medis dan Beban Operasional
Mengejar “darah yang tidak divaksinasi” bukan hanya ketidaknyamanan logistik; ini merupakan ancaman langsung terhadap keselamatan pasien. Studi ini menyoroti beberapa isu penting:
- Keterlambatan Pengobatan: Menemukan donor spesifik yang tidak divaksinasi membutuhkan waktu jauh lebih lama dibandingkan mengakses pasokan darah standar.
- Penurunan Kesehatan Kritis: Seorang pasien mengalami penurunan kadar hemoglobin—protein yang bertanggung jawab untuk mengangkut oksigen—yang mengancam jiwa dan dapat menyebabkan kegagalan organ. Pasien lain mengalami anemia akibat penundaan tersebut.
- Peningkatan Risiko Infeksi: Donasi terarah bisa lebih berisiko dibandingkan donasi rutin. Karena kegiatan ini sering kali hanya dilakukan satu kali saja dan bukan merupakan sumbangan dari donor rutin yang telah disaring, maka kegiatan ini tidak memiliki pengawasan yang ketat dan berjangka panjang seperti yang dilakukan oleh bank darah komunitas.
“Sumbangan terarah secara operasional lebih kompleks dibandingkan menggunakan suplai darah rutin,” jelas Jeremy Jacobs dari Vanderbilt University Medical Center. “Hal ini memerlukan koordinasi, pengumpulan, pemrosesan, pelacakan, dan pengaturan waktu tambahan.”
Peran Misinformasi
Pakar medis menekankan bahwa tidak ada bukti ilmiah yang menunjukkan bahwa darah yang divaksinasi kurang aman. Pasokan darah sudah melalui proses penyaringan yang diatur secara ketat yang dirancang untuk memastikan keamanan terlepas dari status vaksinasi donor.
Permintaan akan darah yang tidak divaksinasi tampaknya merupakan gejala skeptisisme masyarakat yang lebih luas. Meskipun penelitian berulang kali mengkonfirmasi keamanan dan kemanjuran vaksin mRNA, teori konspirasi—mulai dari klaim palsu tentang kesuburan hingga rumor tidak berdasar tentang perubahan DNA—terus memengaruhi keputusan pasien.
Tren Global
Fenomena ini tidak hanya terjadi di satu rumah sakit saja. Tren ini muncul di berbagai wilayah:
– Inggris: Layanan Darah Welsh telah melaporkan pertanyaan mengenai status vaksinasi donor, dan petisi untuk membagi suplai darah berdasarkan status vaksinasi baru-baru ini ditolak.
– AS: Di Oklahoma, legislator bahkan telah mengusulkan undang-undang yang mewajibkan pasien mengakses darah yang tidak divaksinasi.
Para ahli mencatat bahwa meskipun permintaan ini mencerminkan ketidakpastian publik yang mendalam, hal ini menciptakan “beban operasional nyata” bagi sistem layanan kesehatan.
Kesimpulan
Permintaan akan donor darah yang tidak divaksinasi didorong oleh informasi yang salah dan bukan karena kebutuhan medis, sehingga menyebabkan penundaan layanan yang berbahaya dan memberikan tekanan yang tidak perlu pada sumber daya rumah sakit. Mengatasi permasalahan ini memerlukan keseimbangan antara menghormati otonomi pasien dan secara tegas mengkomunikasikan fakta medis berdasarkan bukti.